Kurzajki, powszechnie znane jako brodawki, to zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Te niewielkie, często nieestetyczne narośla pojawiają się na różnych częściach ciała, najczęściej na dłoniach, stopach, a także na twarzy i narządach płciowych. Wirus HPV jest niezwykle rozpowszechniony – szacuje się, że co najmniej 80% populacji w pewnym momencie życia zetknie się z tym patogenem. Kluczowe jest zrozumienie, że to właśnie kontakt z wirusem jest bezpośrednią przyczyną rozwoju kurzajek. Sam wirus jest bardzo zaraźliwy i potrafi przetrwać na różnych powierzchniach, co ułatwia jego rozprzestrzenianie się.
Istnieje ponad 100 różnych typów wirusa HPV, z których niektóre są odpowiedzialne za powstawanie brodawek skórnych, a inne za zmiany przednowotworowe i nowotwory, zwłaszcza raka szyjki macicy. W kontekście kurzajek mówimy przede wszystkim o typach wirusa, które atakują komórki naskórka. Po wniknięciu do organizmu, wirus atakuje komórki nabłonkowe skóry, powodując ich nadmierne namnażanie. To właśnie ten proces prowadzi do powstania charakterystycznej, nierównej powierzchni kurzajki. Wirus może pozostawać w uśpieniu przez długi czas, a jego aktywacja często następuje w momencie osłabienia układu odpornościowego.
Drogi zakażenia wirusem HPV są różnorodne. Najczęściej dochodzi do niego poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną, nawet jeśli osoba ta nie ma widocznych objawów infekcji. Wirus może również przenosić się pośrednio, poprzez kontakt z zanieczyszczonymi przedmiotami, takimi jak ręczniki, obuwie, czy powierzchnie w miejscach publicznych, np. na basenach, siłowniach czy pod prysznicami. Szczególnie podatne na zakażenie są miejsca, gdzie skóra jest uszkodzona, np. przez drobne skaleczenia, otarcia czy pęknięcia. Warto pamiętać, że wirus HPV jest bardzo odporny na czynniki zewnętrzne i może przetrwać na powierzchniach nawet przez kilka godzin.
Jak wirus HPV infekuje skórę i wywołuje brodawki?
Proces infekcji wirusem HPV rozpoczyna się od momentu, gdy wirus wniknie przez drobne uszkodzenia naskórka. Bariera ochronna skóry, jaką stanowi zdrowy naskórek, jest w takich miejscach osłabiona, co ułatwia patogenowi dostęp do głębszych warstw skóry. Po przedostaniu się do komórek nabłonka, wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza. Nie jest to jednak natychmiastowy proces powstawania widocznej zmiany. Wirus potrafi przez pewien czas bytować w komórkach w stanie uśpienia, nie dając żadnych objawów.
Kiedy wirus się aktywuje, zaczyna kierować metabolizmem zainfekowanych komórek, nakazując im przyspieszone namnażanie. To właśnie ten niekontrolowany rozrost komórek naskórka prowadzi do powstania charakterystycznej, zgrubiałej struktury, którą znamy jako kurzajkę. Czas inkubacji wirusa może być bardzo zróżnicowany i wynosić od kilku tygodni do nawet kilku miesięcy. W tym okresie osoba zakażona może nie zdawać sobie sprawy z obecności wirusa w swoim organizmie, jednocześnie stanowiąc potencjalne źródło zakażenia dla innych.
Nie wszystkie osoby, które zetkną się z wirusem HPV, zachorują na kurzajki. Kluczową rolę odgrywa tutaj stan układu odpornościowego. Silny i sprawnie działający system immunologiczny jest w stanie skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne zmiany skórne. Czynniki takie jak stres, niedobór snu, choroby przewlekłe, przyjmowanie niektórych leków immunosupresyjnych, a także wiek (szczególnie dzieci i osoby starsze) mogą obniżać odporność organizmu i zwiększać podatność na rozwój kurzajek. Warto pamiętać, że nawet jeśli układ odpornościowy poradzi sobie z wirusem, ślady po infekcji mogą pozostać w organizmie i reaktywować się w przyszłości, gdy odporność ponownie osłabnie.
Czynniki sprzyjające powstawaniu kurzajek u różnych osób
 Skąd biorą się kurzajki?Choć główną przyczyną kurzajek jest infekcja wirusem HPV, istnieje szereg czynników, które mogą zwiększać ryzyko zachorowania lub wpływać na przebieg choroby. Szczególnie narażone są dzieci i młodzież, których układ odpornościowy wciąż się rozwija i nie jest jeszcze w pełni wytrenowany do walki z różnymi patogenami. Dzieci często nie zdają sobie sprawy z potencjalnego ryzyka i chętniej dzielą się przedmiotami, a także mają tendencję do obgryzania paznokci czy drapania się, co może ułatwiać przenoszenie wirusa. W miejscach takich jak przedszkola czy szkoły, gdzie kontakt z innymi jest częsty, ryzyko zakażenia jest podwyższone.
Skąd biorą się kurzajki?Choć główną przyczyną kurzajek jest infekcja wirusem HPV, istnieje szereg czynników, które mogą zwiększać ryzyko zachorowania lub wpływać na przebieg choroby. Szczególnie narażone są dzieci i młodzież, których układ odpornościowy wciąż się rozwija i nie jest jeszcze w pełni wytrenowany do walki z różnymi patogenami. Dzieci często nie zdają sobie sprawy z potencjalnego ryzyka i chętniej dzielą się przedmiotami, a także mają tendencję do obgryzania paznokci czy drapania się, co może ułatwiać przenoszenie wirusa. W miejscach takich jak przedszkola czy szkoły, gdzie kontakt z innymi jest częsty, ryzyko zakażenia jest podwyższone.
Osoby z obniżoną odpornością stanowią kolejną grupę ryzyka. Dotyczy to między innymi osób cierpiących na choroby autoimmunologiczne, przyjmujących leki immunosupresyjne po przeszczepach narządów, pacjentów zakażonych wirusem HIV, a także osoby starsze, u których naturalnie dochodzi do pewnego spadku sprawności układu odpornościowego. W takich przypadkach organizm ma mniejsze możliwości walki z wirusem HPV, co sprzyja jego namnażaniu i tworzeniu się brodawek. Należy również zwrócić uwagę na osoby zmagające się z przewlekłym stresem lub niedoborem snu, które również negatywnie wpływają na funkcjonowanie systemu immunologicznego.
Środowisko, w którym przebywamy, odgrywa niebagatelną rolę w procesie powstawania kurzajek. Miejsca o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, łaźnie, siłownie czy publiczne prysznice, są idealnym środowiskiem dla wirusa HPV. Wilgotna skóra jest również bardziej podatna na uszkodzenia i łatwiejsza do zainfekowania. Noszenie nieoddychającego obuwia, długotrwałe przebywanie w wilgotnych skarpetkach, czy wspólne korzystanie z ręczników i obuwia to kolejne czynniki, które mogą sprzyjać zakażeniu. Nawet drobne skaleczenia czy otarcia skóry, które często pojawiają się podczas aktywności fizycznej czy w wyniku urazów, otwierają wirusowi drogę do wniknięcia do organizmu.
Gdzie najczęściej pojawiają się kurzajki i dlaczego właśnie tam?
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak najczęściej lokalizują się w miejscach, które są najbardziej narażone na kontakt z wirusem HPV lub na powstawanie mikrouszkodzeń naskórka. Dłonie i palce to jedne z najczęstszych lokalizacji brodawek. Wynika to z częstego kontaktu dłoni z różnymi powierzchniami, przedmiotami, a także z innymi ludźmi. Dzieci często obgryzają paznokcie lub wkładają ręce do ust, co sprzyja przenoszeniu wirusa z innych części ciała na dłonie lub odwrotnie. Szczególnie podatne są okolice paznokci, gdzie skóra jest cieńsza i łatwiejsza do uszkodzenia.
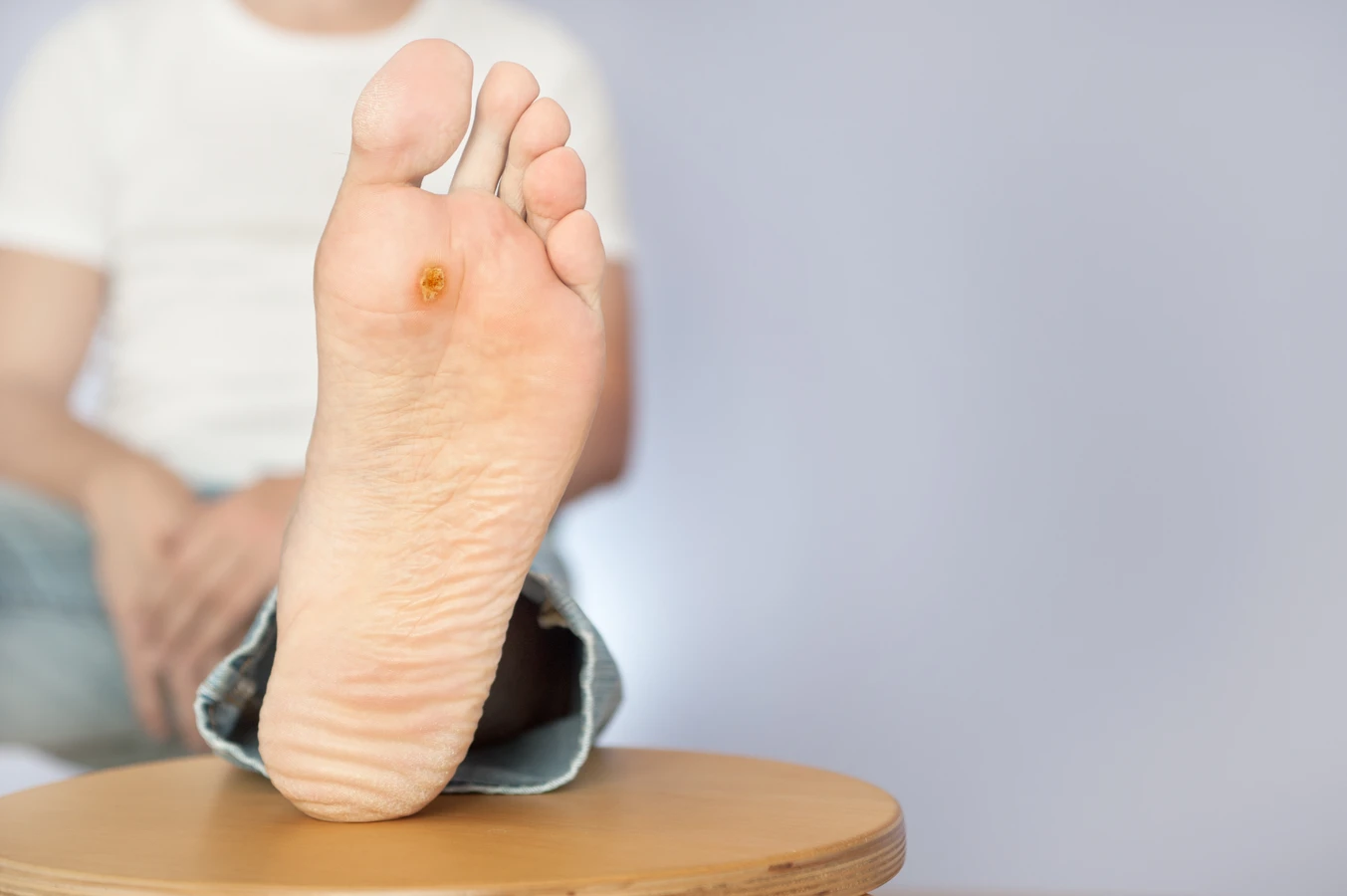
Stopy, zwłaszcza ich podeszwy, to kolejna częsta lokalizacja kurzajek, znanych wówczas jako brodawki podeszwowe. W tym przypadku kluczową rolę odgrywa chodzenie boso w miejscach publicznych, takich jak baseny, szatnie czy sauny. Wilgotne środowisko sprzyja przetrwaniu i rozwojowi wirusa. Dodatkowo, nacisk wywierany na stopy podczas chodzenia może powodować mikrourazy naskórka, które ułatwiają wirusowi wniknięcie. Brodawki podeszwowe często bywają bolesne i mogą utrudniać chodzenie, gdyż rosną do wewnątrz pod wpływem nacisku.
Na twarzy kurzajki również mogą się pojawić, choć są mniej powszechne niż na dłoniach czy stopach. W tym przypadku infekcja może nastąpić poprzez dotykanie zainfekowanych miejsc, a następnie twarzy. Szczególnie narażone są osoby, które mają skłonność do drapania się lub pocierania twarzy. Na twarzy wirus HPV może wywoływać tzw. brodawki płaskie, które są mniejsze i gładsze od tradycyjnych kurzajek. Warto również wspomnieć o brodawkach okolicach narządów płciowych, które są wywoływane przez specyficzne typy wirusa HPV i wymagają odrębnego podejścia diagnostycznego i leczniczego, często związanego z chorobami przenoszonymi drogą płciową.
Jak dochodzi do samoistnego przenoszenia się kurzajek na inne obszary ciała?
Mechanizm przenoszenia kurzajek z jednego miejsca na ciele na inne, zwany autoinokulacją, jest bardzo częstym zjawiskiem, które wynika z bezpośredniego kontaktu zainfekowanej skóry z niezainfekowanymi obszarami. Dzieje się tak najczęściej poprzez dotykanie lub drapanie istniejącej brodawki, a następnie przenoszenie wirusa na inne części ciała. Na przykład, osoba z kurzajką na palcu może nieświadomie przenieść wirusa na twarz, a następnie pojawią się tam nowe zmiany. Podobnie, drapanie brodawki na stopie może skutkować pojawieniem się nowych kurzajek na innych częściach nogi.
Szczególnie wrażliwe na autoinokulację są miejsca, gdzie skóra jest cieńsza, bardziej wilgotna lub uszkodzona. Po goleniu, zwłaszcza w okolicach pach czy nóg, skóra jest bardziej podatna na mikrourazy, co ułatwia wirusowi wniknięcie. W przypadku brodawek na dłoniach, nawyk obgryzania paznokci lub skórek może prowadzić do przenoszenia wirusa w okolice wałów paznokciowych lub na skórę palców. Wirus HPV jest bardzo wytrzymały i potrafi przetrwać na skórze, co sprzyja jego rozprzestrzenianiu się w obrębie jednego organizmu.
Kluczową rolę w zapobieganiu autoinokulacji odgrywa higiena i świadomość zagrożenia. Ważne jest, aby unikać drapania, skubania czy wycinania kurzajek. Wszelkie zabiegi usuwania brodawek powinny być przeprowadzane przez specjalistę lub zgodnie z zaleceniami lekarza. Regularne mycie rąk, zwłaszcza po kontakcie z istniejącymi zmianami, jest podstawowym środkiem zapobiegawczym. Warto również dbać o stan skóry, nawilżając ją i unikając jej nadmiernego wysuszania lub uszkadzania, co może zmniejszyć podatność na infekcję.
Rola układu odpornościowego w walce z wirusem HPV
Układ odpornościowy jest naszym głównym obrońcą przed wieloma infekcjami, w tym przed wirusem HPV, który jest sprawcą kurzajek. Po zakażeniu, system immunologiczny rozpoznaje wirusa jako obcego intruza i rozpoczyna proces jego eliminacji. Komórki odpornościowe, takie jak limfocyty T i B, są aktywowane i kierowane do zainfekowanych komórek skóry, aby je zniszczyć. W wielu przypadkach, szczególnie u osób z silną odpornością, układ immunologiczny jest w stanie samodzielnie poradzić sobie z wirusem, zanim zdąży on wywołać widoczne zmiany skórne lub powodując jedynie niewielkie, szybko ustępujące brodawki.
Jednakże, nie zawsze układ odpornościowy jest w stanie w pełni wyeliminować wirusa. Wirus HPV ma zdolność do „ukrywania się” w komórkach naskórka i unikania wykrycia przez system immunologiczny. W takich sytuacjach, gdy odporność jest obniżona lub wirus jest szczególnie agresywny, dochodzi do nadmiernego namnażania się zainfekowanych komórek, co objawia się jako rozwój kurzajki. Długotrwałe zakażenie, zwłaszcza niektórymi typami wirusa HPV, może prowadzić do przewlekłego stanu zapalnego i zwiększać ryzyko rozwoju zmian przednowotworowych, a nawet nowotworowych, w zależności od typu wirusa i lokalizacji infekcji.
Stan układu odpornościowego jest kluczowy dla przebiegu infekcji wirusem HPV. Czynniki takie jak stres, niedobór snu, nieodpowiednia dieta, choroby przewlekłe, przyjmowanie leków immunosupresyjnych, a także wiek mogą wpływać na jego sprawność. Osoby z osłabioną odpornością są bardziej podatne na zakażenie wirusem HPV i częściej rozwijają u siebie kurzajki, które mogą być trudniejsze do wyleczenia i mają tendencję do nawrotów. Dlatego też, dbanie o ogólną kondycję organizmu, zdrowy styl życia i odpowiednia dieta są ważne nie tylko dla ogólnego stanu zdrowia, ale również dla skutecznej obrony przed infekcjami wirusowymi, w tym przed HPV.
Kiedy kurzajki stają się najbardziej zaraźliwe dla innych?
Kurzajki są zaraźliwe od momentu, gdy wirus HPV zainfekuje komórki skóry i zacznie się namnażać. Wirus może być wydalany z zainfekowanych komórek naskórka, które następnie złuszczają się, uwalniając cząsteczki wirusa do środowiska. Oznacza to, że osoba posiadająca kurzajkę, nawet jeśli jest ona niewielka i nie sprawia większych dolegliwości, może być źródłem zakażenia dla innych. Kluczowe jest zrozumienie, że zaraźliwość nie zależy od wielkości czy wyglądu brodawki, ale od obecności aktywnego wirusa w zainfekowanych komórkach skóry.
Największa zaraźliwość występuje zazwyczaj wtedy, gdy kurzajka jest w fazie aktywnego wzrostu lub gdy jej powierzchnia jest uszkodzona. Pęknięcia, otarcia, czy skaleczenia na powierzchni brodawki ułatwiają uwalnianie wirusa do otoczenia. Również miejsca, gdzie skóra jest wilgotna, jak na przykład na stopach w zamkniętym obuwiu, mogą sprzyjać namnażaniu się wirusa i zwiększać jego wydalanie. Warto pamiętać, że nawet po wyleczeniu kurzajki, wirus HPV może przez pewien czas pozostawać w uśpieniu w skórze, co potencjalnie może prowadzić do nawrotu infekcji lub, w rzadkich przypadkach, do zakażenia innych osób.
Świadomość zagrożenia i stosowanie podstawowych zasad higieny są kluczowe w zapobieganiu rozprzestrzenianiu się wirusa. Unikanie bezpośredniego kontaktu z kurzajkami innych osób, niekorzystanie ze wspólnych ręczników, obuwia czy przyborów higienicznych, a także dokładne mycie rąk po kontakcie z potencjalnie zainfekowanymi powierzchniami, to podstawowe kroki, które mogą zminimalizować ryzyko zakażenia. W miejscach publicznych, takich jak baseny czy siłownie, zaleca się noszenie obuwia ochronnego.
Czy kurzajki mogą ustąpić samoistnie bez leczenia?
Tak, kurzajki mogą ustąpić samoistnie, bez potrzeby interwencji medycznej. Jest to zjawisko dość powszechne, zwłaszcza u dzieci. Układ odpornościowy, gdy jest sprawny, potrafi rozpoznać i zwalczyć wirusa HPV, co prowadzi do zaniku brodawki. Ten proces może trwać od kilku tygodni do nawet kilku lat, a jego długość zależy od wielu czynników, w tym od indywidualnej odpowiedzi immunologicznej organizmu, typu wirusa HPV, lokalizacji kurzajki oraz jej wielkości. W wielu przypadkach, zwłaszcza gdy brodawki są niewielkie i nie powodują dyskomfortu, obserwacja i czekanie na samoistne ustąpienie są zalecaną strategią.
Samoistne ustąpienie kurzajek jest dowodem na to, że układ odpornościowy skutecznie poradził sobie z infekcją. Warto jednak pamiętać, że nawet po ustąpieniu widocznych zmian, wirus HPV może przez pewien czas pozostawać w organizmie w uśpieniu. Oznacza to, że istnieje możliwość nawrotu infekcji w przyszłości, jeśli odporność ponownie osłabnie. Dlatego też, nawet po samoistnym zaniku kurzajek, warto zachować pewne środki ostrożności, aby uniknąć ponownego zakażenia.
Choć samoistne ustąpienie jest możliwe, istnieją sytuacje, w których leczenie jest wskazane lub konieczne. Długo utrzymujące się lub szybko rozprzestrzeniające się kurzajki, brodawki powodujące ból lub dyskomfort, a także te zlokalizowane w miejscach estetycznie uciążliwych, mogą wymagać interwencji medycznej. Również w przypadku osób z osłabioną odpornością, samoistne ustąpienie zmian jest mniej prawdopodobne, a leczenie może być konieczne w celu zapobiegania poważniejszym komplikacjom. Decyzję o sposobie postępowania najlepiej skonsultować z lekarzem dermatologiem, który oceni sytuację i zaproponuje najskuteczniejszą metodę leczenia.
Polecamy zobaczyć
-
Kurzajki skąd się biorą?Kurzajki, zwane potocznie brodawkami, to powszechna dolegliwość skórna, która może pojawić się u osób w…
-
Skąd się biorą kurzajki?Kurzajki, znane również jako brodawki, to zmiany skórne wywołane przez wirusy z grupy HPV, czyli…
-
Skąd biorą się kurzajki?Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy z grupy ludzkiego…
-
-
Co jest dobre na kurzajki?Kurzajki, znane również jako brodawki wirusowe, to zmiany skórne wywołane przez wirus brodawczaka ludzkiego (HPV).…